Comment diagnostiquer l'endométriose : le guide pour être entendue

Le diagnostic de l'endométriose part d'un déclic essentiel : refuser de considérer une douleur insupportable comme normale. On nous a trop souvent répété que souffrir pendant ses règles faisait partie du jeu. Mais des douleurs qui te clouent au lit et t'empêchent de vivre ? Ça, ce n'est jamais normal. Tout le processus diagnostique commence par là : une écoute attentive de ce que tu ressens, suivie d'examens d'imagerie bien ciblés, comme l'échographie pelvienne.
Comprendre les premiers signaux au-delà des règles douloureuses

Pour vraiment comprendre comment diagnostiquer l'endométriose, il faut d'abord casser une idée reçue tenace : non, avoir mal au point de ne plus pouvoir bouger pendant ses règles n'est pas une fatalité. C'est le symptôme le plus connu, mais sa banalisation est la cause principale de l'errance médicale que vivent tant de femmes. En France, le délai moyen pour poser un diagnostic est encore de 7 ans.
Pourquoi une telle attente ? Souvent, parce que cette douleur est perçue comme "normale", que ce soit par l'entourage ou même certains professionnels de santé. Tu as sûrement déjà entendu des phrases comme « tu es un peu douillette » ou « prends un antidouleur, ça va passer ». Pourtant, c'est ton corps qui t'envoie un message clair, et il est temps de l'écouter.
Identifier les signaux d'alerte précoces
L'endométriose, c'est bien plus que de simples crampes menstruelles. Les signaux d'alerte sont en réalité beaucoup plus larges et peuvent s'installer progressivement. Sois attentive si tu reconnais un ou plusieurs de ces symptômes :
- Des douleurs pelviennes chroniques, qui persistent même en dehors de la période des règles.
- Des douleurs pendant ou après les rapports sexuels (on parle de dyspareunie).
- Des troubles digestifs qui s'aggravent en fonction de ton cycle : ballonnements, constipation, diarrhées, douleurs à la défécation...
- Des douleurs en urinant ou en allant à la selle, particulièrement intenses pendant les règles.
- Une fatigue intense et persistante, qui ne s'explique pas juste par un manque de sommeil.
Mettre des mots sur ces maux est la première étape. Si tu te demandes si tes douleurs sont "normales" ou non, notre article sur les symptômes des règles douloureuses peut te donner des repères utiles.
Transformer ton ressenti en données tangibles
Pour être entendue et prise au sérieux lors d'un rendez-vous médical, la préparation est la clé. Le meilleur moyen de passer d'un simple "j'ai mal" à un argumentaire solide est de documenter tes symptômes. Cela transforme ton ressenti subjectif en un ensemble de données concrètes et difficilement contestables.
Un outil de suivi devient alors ton meilleur allié. Une application comme Moone, par exemple, te permet de noter précisément l'intensité de tes douleurs sur une échelle, leur localisation, leur fréquence et les facteurs qui semblent les aggraver ou les soulager. En enregistrant ces informations au quotidien, tu construis un historique détaillé qui sera incroyablement précieux pour ton médecin.
Cette démarche change tout. Tu n'es plus une patiente qui "se plaint", mais une partenaire active dans ton propre parcours de soin, capable de fournir des éléments concrets pour orienter le diagnostic. C'est la base pour construire un dossier solide et avancer.
Transformer tes symptômes en données concrètes pour ton médecin

Documenter tes symptômes est sans doute le geste le plus puissant que tu puisses poser pour accélérer ton diagnostic. Ça peut sembler tout bête, mais tenir un carnet ou utiliser une application dédiée transforme tes ressentis en un dossier factuel, une preuve tangible à présenter à ton médecin. C'est l'étape qui te fait passer du statut de « patiente qui se plaint » à celui d’experte de ton propre corps.
Le but n’est pas seulement de dire « j’ai mal », mais de donner un contexte précis, des détails. Chaque note compte et aide le professionnel de santé à voir la nature cyclique et complexe de tes douleurs, un indice crucial pour suspecter une endométriose. Cette préparation méthodique est ta meilleure alliée, surtout quand on sait à quel point l'errance diagnostique peut être longue.
En France, le délai moyen pour diagnostiquer l'endométriose est de 10 ans entre les premiers symptômes et la confirmation médicale. C’est le chiffre choc révélé par une étude de 2023 menée sur plus de 7 000 femmes. Ce retard s'explique en partie par la banalisation des douleurs de règles et le manque d'informations précises présentées lors des premières consultations. Pour en savoir plus sur cette étude, tu peux consulter les résultats publiés par l'équipe de recherche de ComPaRe sur leur site compare.aphp.fr.
Quels symptômes suivre précisément
Pour monter un dossier qui a du poids, il faut regarder bien au-delà des simples douleurs de règles. L’endométriose est une maladie aux mille visages. Prends l'habitude de noter systématiquement tout ce qui te semble anormal, même si, de prime abord, ça ne te paraît pas directement lié à ton cycle.
Voici une liste des éléments clés à documenter :
- Les douleurs pelviennes : Note leur intensité sur une échelle de 1 à 10, où elles se situent (bas-ventre, ovaires, dos) et comment tu les ressens (crampes, brûlures, pics). Le plus important : précise si elles surviennent avant, pendant ou après tes règles, ou même à l’ovulation.
- La dyspareunie : C'est le terme médical pour les douleurs pendant ou après les rapports sexuels. Indique si elles sont superficielles ou profondes. C'est un symptôme très spécifique et souvent tabou, mais il est essentiel d'en parler.
- Les troubles digestifs : Sois attentive aux ballonnements, à la constipation, la diarrhée ou aux douleurs en allant à la selle. Le point crucial est de vérifier si ces symptômes s'aggravent à certains moments de ton cycle.
- Les troubles urinaires : Note toute douleur en urinant, une envie très fréquente d'aller aux toilettes ou la sensation de ne pas vider complètement ta vessie, surtout si ça s'intensifie pendant tes règles.
- La fatigue chronique : Évalue ton niveau d'énergie. Est-ce une simple fatigue ou un véritable épuisement qui t'empêche de vivre normalement ?
- L'infertilité : Si tu essaies d'avoir un enfant, note depuis combien de temps et mentionne tout suivi médical déjà en place.
Ce suivi peut paraître fastidieux, je te l'accorde, mais c'est ce qui donnera de la crédibilité à ton discours face au médecin. Pour te faciliter la vie, des outils existent. Tu peux d'ailleurs lire notre article sur les avantages d'une application pour suivre tes règles pour en savoir plus.
Comment organiser tes observations efficacement
Avoir des données, c'est une chose. Les présenter de manière claire et structurée, c'en est une autre, et c'est tout aussi important. Ton médecin a peu de temps à t'accorder. Lui fournir un résumé visuel et organisé de tes symptômes lui fera gagner un temps précieux et l'aidera à t'orienter plus vite.
Pour t'aider à démarrer, voici un modèle de tableau que tu peux personnaliser. Il te permettra de repérer les schémas qui se répètent et de les expliquer clairement lors de ton rendez-vous.
Exemple de tableau de suivi des symptômes
Ce tableau est un excellent point de départ pour organiser tes observations et préparer ta consultation.
| Symptôme | Quand (Phase du cycle) | Intensité (1-10) | Description et facteurs déclenchants |
|---|---|---|---|
| Crampes bas-ventre | 2 jours avant les règles | 8/10 | Douleur aiguë, comme une torsion. Pire en position assise. Soulagée par une bouillotte. |
| Douleur rapport sexuel | Pendant l'ovulation | 6/10 | Douleur profonde, côté droit. Dure plusieurs heures après. |
| Ballonnements | Semaine avant les règles | 7/10 | Ventre très gonflé, douloureux. Semble pire après avoir mangé du gluten. |
| Douleur en urinant | Jours 1-3 des règles | 5/10 | Sensation de brûlure, surtout le matin. |
En te familiarisant avec ce type de suivi, tu deviens plus à l'écoute de ton corps et tu arrives bien mieux armée à tes rendez-vous.
Avec des outils comme l'IA de Moone, tu peux même aller plus loin. L'application t'aide à repérer automatiquement les liens entre tes habitudes (alimentation, stress, sommeil) et tes pics de douleur. Tu ne te contentes plus de lister des symptômes ; tu commences à identifier tes propres déclencheurs. Tes observations personnelles se transforment alors en un véritable argumentaire pour ton médecin.
Vers qui te tourner pour obtenir un diagnostic ?
Ça y est. Tu as suivi tes symptômes pendant plusieurs semaines, peut-être même des mois. Ton carnet de bord est rempli, tes notes sont précises. C'est le moment de passer à l'étape clé : prendre rendez-vous. Mais avec qui ? Comment t'assurer d'être enfin écoutée et d'obtenir des réponses claires ?
Le choix du bon interlocuteur dès le départ est crucial. Il peut littéralement te faire gagner des années d'errance et t'épargner une frustration immense. L'objectif est simple : trouver un professionnel qui ne minimisera pas ta douleur et qui saura te guider efficacement.
Le signal pour consulter est clair : si la douleur impacte ton quotidien, t'empêche de travailler, d'étudier ou de profiter de ta vie sociale, n'attends plus. Il n'est pas "normal" de souffrir à ce point, et tu as le droit de chercher des solutions.
Le rôle de chaque professionnel
Pour ne pas te tromper de porte, il est essentiel de comprendre qui fait quoi dans le parcours de diagnostic. Généralement, trois acteurs principaux interviennent, chacun avec un rôle bien défini.
- Le médecin généraliste ou le gynécologue généraliste : C'est souvent la première personne que l'on consulte. Son rôle est d'écouter, d'analyser le suivi de tes symptômes et de réaliser un premier examen clinique. Il peut prescrire des examens d'imagerie de base, comme une échographie pelvienne, pour une première investigation.
- Le gynécologue spécialiste de l'endométriose : Si les doutes se confirment ou si ta situation semble complexe, c'est lui qu'il faut viser. Ce médecin possède une connaissance pointue de la maladie, des protocoles d'examens spécifiques et des différentes formes que peut prendre l'endométriose.
- Le radiologue référent en endométriose : C'est une étape non négociable. Pour les examens d'imagerie (échographie de seconde intention ou IRM), il est fondamental de s'adresser à un radiologue spécialisé. L'endométriose crée des lésions parfois très discrètes qu'un œil non averti risque de ne pas voir. Un radiologue formé saura exactement où et comment chercher.
Comment trouver les bons spécialistes ?
Trouver le bon spécialiste peut s'apparenter à un parcours du combattant, mais heureusement, des ressources fiables existent. Inutile de chercher à l'aveugle ; appuie-toi sur les réseaux qui ont déjà fait ce travail de recensement pour toi.
L'une des pistes les plus sérieuses est de se tourner vers les associations de patientes. Elles sont une véritable mine d'or d'informations et de soutien.
L'association EndoFrance, par exemple, met à disposition des listes de professionnels de santé (médecins, radiologues, sages-femmes, kinésithérapeutes...) classés par région et reconnus pour leur expertise. Ces listes sont précieuses car elles sont construites sur la base des retours d'expérience des patientes elles-mêmes. C'est un excellent point de départ pour trouver une personne de confiance.
Même si la sensibilisation progresse en France, le chemin reste long. Entre 2011 et 2017, Santé publique France a recensé 207 462 nouveaux cas chez les femmes de plus de 10 ans. Pourtant, chez les adolescentes de 10 à 19 ans, seuls 1 374 cas ont été identifiés sur la même période, un chiffre qui témoigne d'un sous-diagnostic alarmant chez les plus jeunes. Pour creuser ces données, tu peux consulter le rapport complet de Santé publique France.
Pense aussi au bouche-à-oreille au sein des groupes de soutien en ligne. Les témoignages et les recommandations partagées par d'autres femmes sont souvent d'une aide inestimable pour identifier les médecins vraiment à l'écoute et compétents.
Les examens pour l'endométriose, décryptés étape par étape
La perspective des examens médicaux peut être un peu intimidante, c'est tout à fait normal. Après avoir pris le temps de noter tes symptômes, tu entres dans une phase plus concrète, où les professionnels de santé vont chercher à "voir" ce qui se passe à l'intérieur. Garde en tête que chaque examen est une étape pour t'aider, pour enfin mettre un nom sur tes douleurs et définir la meilleure stratégie.
Le parcours vers le diagnostic est généralement progressif. On ne saute pas directement à l'examen le plus complexe. La logique est d'avancer pas à pas, du plus simple au plus sophistiqué, en fonction des indices recueillis. L'idée, c'est bien sûr de confirmer ou d'infirmer la piste de l'endométriose, mais aussi de dresser une carte précise des lésions – où elles sont, quelle taille elles font – pour te proposer une prise en charge vraiment personnalisée.
Pour t'aider à visualiser ce parcours, voici un arbre de décision qui montre vers quel professionnel se tourner et à quel moment.
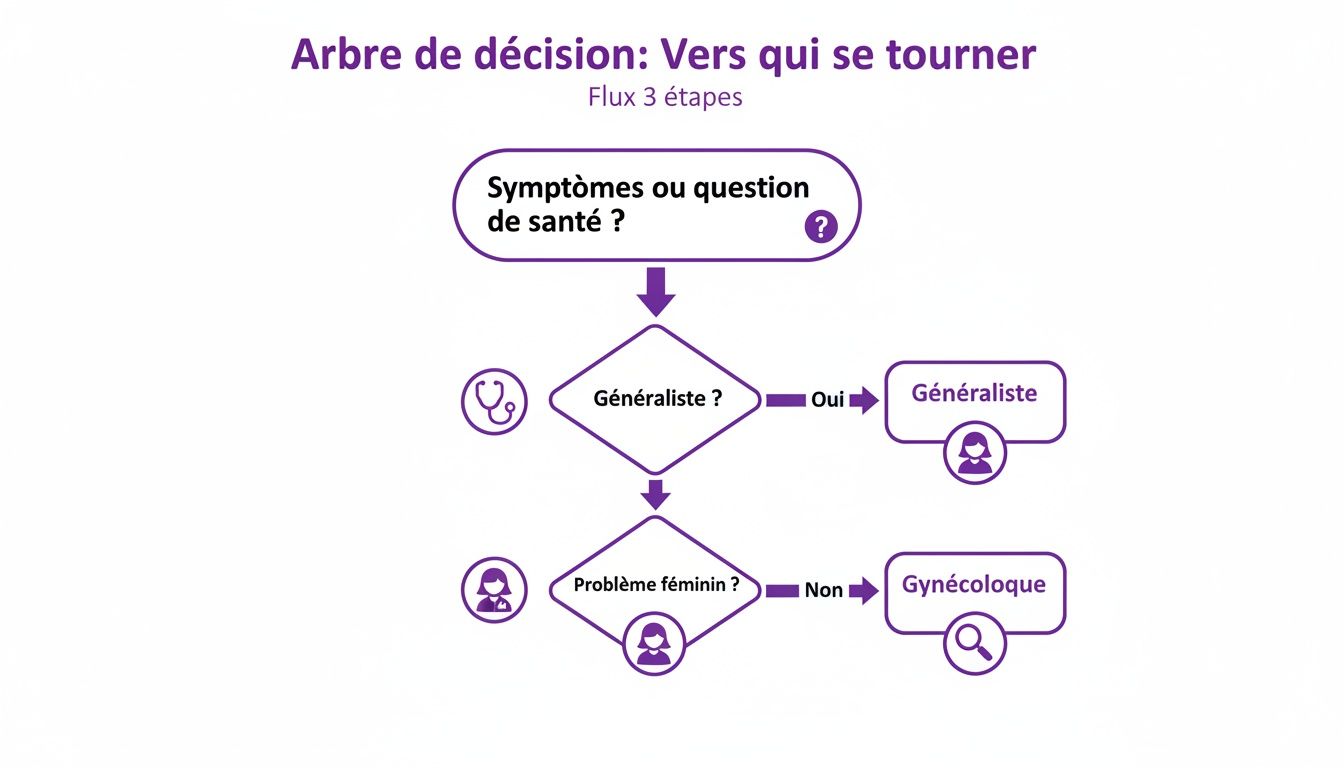
Ce schéma le montre bien : le chemin vers un diagnostic fiable implique souvent plusieurs regards, plusieurs expertises qui se complètent.
L'examen clinique : le point de départ de tout
Tout commence ici, par un dialogue approfondi et un examen physique. Cette première étape est la pierre angulaire du diagnostic ; c'est elle qui va orienter toutes les recherches futures. Un examen clinique bien mené peut, à lui seul, fortement suggérer une endométriose avant même le moindre cliché.
Il se déroule en deux temps forts :
- L'interrogatoire (ou anamnèse) : C'est une conversation détaillée. Le médecin te posera une série de questions sur tes symptômes, tes antécédents médicaux, ceux de ta famille... C'est là que tout le travail de suivi que tu as fait prend son sens ! Tu pourras expliquer précisément l'intensité de tes douleurs, où elles se situent, si elles suivent ton cycle, et parler de tous les autres maux que tu as notés. Sois aussi précise que possible, aucun détail n'est anodin.
- L'examen gynécologique : Il inclut le plus souvent un toucher vaginal, et parfois un toucher rectal. L'objectif est de sentir d'éventuels nodules, de repérer des zones douloureuses spécifiques ou de vérifier si certains organes (comme l'utérus) manquent de mobilité. Ce sont des signes qui peuvent évoquer une endométriose profonde, notamment derrière l'utérus ou sur les ligaments utéro-sacrés. Cet examen peut être désagréable, mais il ne doit jamais être violent. N'hésite surtout pas à le signaler si tu ressens une douleur.
Aussi essentiel soit-il, l'examen clinique a ses limites. Sa capacité à détecter l'endométriose varie de 18 % à 88 % selon le type et l'emplacement des lésions. Il faut donc souvent aller plus loin.
L'échographie pelvienne endovaginale : l'examen de première intention
Si l'examen clinique éveille des soupçons, l'étape suivante est quasi systématiquement une échographie pelvienne. C'est l'examen de première ligne, celui qui est recommandé par la Haute Autorité de Santé (HAS) en France.
Cet examen, qui utilise les ultrasons, permet de visualiser les organes du pelvis : l'utérus, les ovaires, la vessie. Une petite sonde est introduite délicatement dans le vagin pour obtenir des images de très bonne qualité. L'échographie est particulièrement redoutable pour identifier les endométriomes, ces kystes d'endométriose qui se logent sur les ovaires.
L'IRM pelvienne pour une cartographie complète
Parfois, l'échographie ne suffit pas à tout voir, ou alors le médecin suspecte des lésions plus étendues, plus profondes. Dans ce cas, il prescrira une Imagerie par Résonance Magnétique (IRM) pelvienne. C'est l'examen de seconde intention.
L'IRM n'utilise pas de rayons X, mais un champ magnétique puissant pour créer des images en "coupes" très détaillées de ton corps. Elle permet de dresser une véritable carte des lésions : leur taille, leur profondeur et leurs liens avec les organes voisins (intestins, vessie, uretères). C'est un outil indispensable pour préparer une éventuelle chirurgie.
En France, on estime que l'endométriose concerne entre 1,5 et 2,5 millions de femmes. Les examens d'imagerie sont fondamentaux pour poser un diagnostic face à des symptômes comme des douleurs de règles intenses (pour 90 % des personnes concernées) ou une infertilité (pour 69 %). Alors que l'échographie a une sensibilité de 79 à 93 % pour les formes ovariennes ou profondes, l'IRM, elle, grimpe à 94 à 95 %, ce qui en fait un examen de référence. Pour approfondir ces données, les informations de la Fondation pour la Recherche sur l'Endométriose sont une excellente ressource.
Pour t'aider à y voir plus clair, voici un tableau récapitulatif des différents examens.
| Examen | Objectif principal | Ce qu'il peut détecter | Caractère invasif |
|---|---|---|---|
| Examen clinique | Orienter le diagnostic, évaluer la douleur. | Nodules profonds palpables, zones sensibles, perte de mobilité des organes. | Faible (peut être inconfortable). |
| Échographie pelvienne | Visualiser les organes pelviens, identifier les kystes. | Endométriomes (kystes ovariens), adénomyose, certaines lésions profondes. | Faiblement invasif (sonde endovaginale). |
| IRM pelvienne | Cartographier précisément et complètement les lésions. | Lésions superficielles et profondes, atteintes digestives, urinaires... | Non invasif (mais peut être impressionnant). |
| Cœlioscopie | Confirmer le diagnostic et traiter chirurgicalement. | Toutes les formes de lésions, même les plus petites (superficielles). | Très invasif (chirurgie sous anesthésie générale). |
Chaque examen a donc son rôle et son moment dans le parcours diagnostique, allant du moins au plus invasif pour obtenir un maximum d'informations.
La cœlioscopie : une option réservée à des cas précis
Il fut un temps où la cœlioscopie (ou laparoscopie) était considérée comme le "gold standard", le seul moyen d'être certain à 100 %. Ce n'est plus le cas aujourd'hui. Il s'agit d'une vraie opération chirurgicale, sous anesthésie générale. Le chirurgien réalise de petites incisions sur le ventre pour y glisser une caméra et des instruments, ce qui lui permet de voir directement les lésions, d'en prélever des morceaux (biopsies) et, souvent, de les traiter dans la foulée.
Désormais, on ne propose une cœlioscopie que dans des situations bien définies :
- Lorsque les douleurs sont très fortes et invalidantes, mais que les examens d'imagerie ne montrent rien qui puisse les expliquer.
- Quand une opération pour retirer les lésions est déjà décidée.
La bonne nouvelle, c'est que le diagnostic peut maintenant être posé avec une très grande fiabilité en combinant l'analyse des symptômes, un bon examen clinique et une imagerie de pointe. L'objectif est clair : t'éviter une chirurgie si elle n'est pas absolument indispensable.
Le diagnostic est posé. Et maintenant ?
Recevoir le diagnostic d’endométriose, c'est souvent un immense tourbillon d'émotions. Il y a le soulagement, d'abord. Celui, immense, de pouvoir enfin mettre un nom sur des années de douleurs, sur cette sensation de n'être ni comprise ni crue. Mais très vite, l'inquiétude prend le dessus : « Et maintenant, qu'est-ce que je fais ? ». C'est une question tout à fait normale, et tu n'es pas seule à te la poser.
Vois ce diagnostic non pas comme une finalité, mais comme un point de départ. C'est le début d'un nouveau chapitre, celui où tu vas, pas à pas, apprendre à reprendre le contrôle sur ton corps et ton bien-être. C'est le moment de construire ta propre stratégie pour mieux vivre avec la maladie.
Tout commence par un dialogue franc et ouvert avec ton médecin. Il ou elle est ton premier allié pour décrypter ce qui se passe et envisager la suite.
Décoder les résultats avec ton médecin
Le compte rendu d'une IRM ou d'une échographie peut vite ressembler à du chinois. Surtout, ne reste pas seule avec tes interrogations. C'est le moment ou jamais de demander à ton médecin de tout te traduire en langage clair, sans jargon médical.
N'hésite pas à poser des questions très directes :
- Où sont situées les lésions, très précisément ? Savoir si elles touchent les ovaires, les ligaments, le rectum ou la vessie, ça change tout pour la suite.
- De quel type d'endométriose s'agit-il ? Il en existe plusieurs formes, avec des implications différentes.
- Quel est le stade de la maladie ? Même si le stade ne correspond pas toujours à l'intensité de la douleur, c'est une information importante sur l'étendue des atteintes.
Cette discussion est cruciale. Elle va te permettre de te faire une image mentale de ce qui se passe à l'intérieur de ton corps et de devenir une véritable actrice des décisions à venir.
Les différents visages de l'endométriose
Mieux comprendre le type d’endométriose diagnostiqué t'aidera aussi à faire le lien avec les symptômes que tu ressens au quotidien. Généralement, on distingue trois grandes formes, qui peuvent d'ailleurs tout à fait coexister chez une même personne.
- L'endométriose superficielle (péritonéale) : Des petits implants de tissu endométrial se greffent à la surface du péritoine (la fine membrane qui tapisse l'abdomen). Ces lésions sont souvent minuscules, parfois invisibles à l'imagerie, mais peuvent provoquer des douleurs très vives.
- L'endométriose ovarienne : Elle se caractérise par des kystes sur les ovaires, que l'on appelle endométriomes. Ces poches sont remplies d'un liquide épais couleur chocolat (du sang ancien) et peuvent être une source de douleurs importantes, en plus d'impacter la fertilité.
- L'endométriose profonde (sous-péritonéale) : C'est la forme la plus infiltrante. Ici, les lésions pénètrent en profondeur (plus de 5 mm) dans les organes avoisinants : le rectum, la vessie, le vagin ou les ligaments qui soutiennent l'utérus (les fameux ligaments utéro-sacrés).
Discuter des options de traitement
Une fois le diagnostic bien compris, la conversation va naturellement s'orienter vers les solutions. Soyons clairs : il n'y a pas de recette magique universelle. La meilleure stratégie est toujours celle qui sera personnalisée selon tes symptômes, l'étendue de la maladie, ton âge et, bien sûr, ton projet de vie, notamment un éventuel désir de grossesse.
Les options se regroupent en deux grandes approches :
- Les traitements médicaux (le plus souvent hormonaux) : L'idée est de mettre les ovaires au repos et de stopper le cycle menstruel pour empêcher les lésions de saigner et de s'enflammer chaque mois. Cela peut aller de la pilule en continu au stérilet hormonal, en passant par d'autres traitements plus spécifiques.
- La chirurgie (par cœlioscopie) : Elle a pour but de retirer un maximum de lésions. On la réserve généralement aux formes sévères, quand un organe est menacé, ou lorsque les traitements médicaux ne parviennent plus à soulager la douleur.
Cette décision doit être prise avec ton médecin, dans un vrai dialogue. Exprime tes préférences, tes peurs, tes objectifs. C'est ton corps, et ton avis est primordial.
Vers une prise en charge globale : tu n'es pas seule
L'endométriose est une maladie complexe qui dépasse largement le cadre purement gynécologique. Elle impacte tout ton corps, ton énergie, ton moral. C'est pourquoi la prise en charge la plus efficace est presque toujours pluridisciplinaire.
Ton gynécologue spécialisé est le chef d'orchestre, mais n'hésite pas à te constituer une véritable équipe autour de toi :
- Un kinésithérapeute ou un ostéopathe formé aux douleurs pelviennes pour travailler sur les tensions musculaires.
- Un nutritionniste ou diététicien pour te guider vers une alimentation anti-inflammatoire qui peut vraiment faire la différence sur les symptômes.
- Un psychologue ou sophrologue pour t'aider à mieux gérer la douleur chronique et le poids émotionnel de la maladie.
Penser à ces approches complémentaires est un pas immense vers une meilleure qualité de vie. Tu trouveras d'ailleurs de nombreuses pistes sur les traitements naturels qui peuvent accompagner votre prise en charge de l'endométriose.
Enfin, des outils comme l'application Moone restent des alliés précieux, même après le diagnostic. Continuer à noter tes symptômes te permet de voir si un traitement fonctionne, de comprendre ce qui déclenche tes crises et de garder une trace précise de ton évolution. Le diagnostic n'est pas la fin de l'histoire, c'est le début du chemin pour mieux te connaître et reprendre le pouvoir.
Le diagnostic de l'endométriose : on répond à tes questions
Le chemin vers le diagnostic de l'endométriose est souvent long et semé de doutes. C'est une réalité pour beaucoup de personnes, et c'est tout à fait normal de se sentir perdue.
Pour t'aider à y voir plus clair, nous avons rassemblé ici les questions les plus fréquentes. L'idée est de déconstruire certaines idées reçues et de te donner des repères fiables pour aborder cette étape avec plus de sérénité.
Des règles très douloureuses sont-elles systématiquement un signe d'endométriose ?
Non, pas toujours, mais c’est le signal d'alerte numéro un à ne jamais, jamais ignorer. Des douleurs qui te clouent au lit, t'empêchent d'aller travailler ou de voir tes amis ne sont en aucun cas "normales". C'est le signe que quelque chose ne va pas.
Ces douleurs insupportables peuvent bien sûr être liées à l'endométriose, mais aussi à d'autres pathologies comme l'adénomyose (une cousine de l'endométriose, située à l'intérieur du muscle utérin) ou des fibromes. L'important est de ne pas rester seule avec cette souffrance.
C'est là que le suivi rigoureux de tes symptômes devient ton meilleur atout. En utilisant une application comme Moone pour noter l'intensité de la douleur, sa fréquence et les autres manifestations qui l'accompagnent, tu apportes à ton médecin des données concrètes et précieuses. Ces informations l'aideront à déterminer si des examens plus poussés sont nécessaires pour savoir comment diagnostiquer l'endométriose dans ton cas. Parles-en, sans tabou, avec des faits à l'appui.
Mon échographie est revenue "normale". Est-ce que ça exclut une endométriose ?
Non, tu peux tout à fait avoir de l'endométriose malgré une échographie normale. C'est un point absolument crucial à comprendre pour ne pas se décourager et abandonner les recherches.
Une échographie pelvienne standard est très efficace pour repérer des kystes sur les ovaires (les fameux endométriomes) ou une adénomyose évidente. En revanche, elle passe souvent à côté de lésions plus discrètes, comme l'endométriose superficielle qui ressemble à de petits "points" noirs ou rouges sur les organes. Un radiologue non spécialisé peut aussi manquer des lésions profondes si elles sont petites ou mal placées.
Face à cette situation, le réflexe devrait être de te proposer une IRM pelvienne, qui offre une vision beaucoup plus détaillée, ou de t'adresser à un radiologue expert en imagerie gynécologique. Son œil exercé saura chercher les signes spécifiques de la maladie, même les plus subtils.
La cœlioscopie est-elle obligatoire pour avoir un diagnostic officiel ?
Non, et c'est une excellente nouvelle ! Cette idée est aujourd'hui dépassée. Il y a quelques années, la cœlioscopie (ou laparoscopie) était effectivement le "gold standard", le seul moyen d'obtenir une preuve irréfutable. Mais n'oublions pas qu'il s'agit d'une intervention chirurgicale, sous anesthésie générale, avec tous les risques que cela implique.
Les recommandations actuelles ont évolué : on privilégie au maximum les méthodes non invasives. Un diagnostic fiable et solide peut être posé en combinant ces trois éléments :
- L'analyse précise de tes symptômes (d'où l'importance de ton suivi).
- Un examen clinique approfondi réalisé par un médecin ou une sage-femme qui sait où chercher les signes.
- Une imagerie de haute qualité (échographie spécialisée et/ou IRM pelvienne) interprétée par un expert.
La cœlioscopie est maintenant réservée à des cas bien précis : soit quand le doute persiste malgré des examens normaux et des douleurs importantes, soit lorsqu'un traitement chirurgical est de toute façon envisagé. Le but est de t'éviter une opération si elle n'est pas strictement indispensable.
Comprendre et gérer ses douleurs est un parcours qui peut sembler intimidant, mais des outils existent pour t'épauler. Chez Moone, nous avons conçu une application pour t'aider à suivre tes symptômes avec précision, identifier tes propres schémas de douleur et préparer efficacement tes rendez-vous médicaux. Reprends le contrôle en transformant tes ressentis en données claires. Découvrez comment Moone peut devenir votre allié sur getmoone.com.